骨粗しょう症は患者さんひとりひとりにあった治療が必要
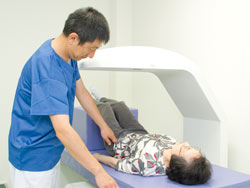
一口に骨粗しょう症といっても、患者さんひとりひとりで病気の状態が違います。骨密度測定と血液検査をすると、いろいろなタイプの骨粗しょう症があることが分かります。
すると薬も当然違ってくるのです。骨粗しょう症の薬は十数種類以上あります。くわしく骨粗しょう症の状態を調べて、薬を選んでいく時代に変化しています。
骨密度の測定法は様々なものがありますが、ガイドラインではDXA法による中心骨(腰椎と大腿骨)計測が推奨されています。
当院ではこのDXA法骨密度測定装置を使用、さらに血液検査で詳しく骨の代謝を調べて、それぞれの患者さんに最適な治療を決めています。
治療開始後もただ漫然と薬を飲み続けるということではなく、検査を定期的にして、その状態に応じて薬を変えていきます。このようにして骨密度を改善すれば、骨折やねたきりは確実に予防できます。
骨粗しょう症は骨粗鬆症学会認定医にお任せください
当院の谷川浩隆は県内では数少ない骨粗しょう症の認定医です。
骨粗しょう症はだれでも治療できるものではありません。骨粗しょう症学会では、骨粗しょう症のエキスパートとして骨粗鬆症認定医を認めています。
長野県の認定医は26名しかいません。(2023年2月現在)
骨粗しょう症学会認定医はこちらから検索
リンク:日本骨粗鬆症学会(https://smms.kktcs.co.jp/smms2/c/josteo/option_josteo/board_certified/pub/Search.htm)
骨粗しょう症の症状
骨粗しょう症になると、腰から背中にかけての痛みが生じたり、脊椎がつぶれる圧迫骨折を起こすため、身長が低下したり背中が丸まってきたりします。尻もちをついたり、布団を持ち上げるといった軽い衝撃でも脊椎骨折を起こして腰痛や背部痛が生じます。
骨粗しょう症は寝たきりになる原因の一つであり、骨粗しょう症の患者さんは現在1400万人以上いるといわれていますが、治療を受けているのは3割程度しかいません。
骨の役割はからだをささえているだけではありません。血液を作ったり、ホルモンを分泌したり、からだ全体のバランスを調節するとても重要な器官です。骨が弱くなるというのは骨折がこわいだけではなく、からだ全体が不調となりさまざまな病気になりやすくなります。
骨芽細胞と破骨細胞はバランスがくずれ、骨の質が悪くなるのが骨粗しょう症
骨粗しょう症は骨がもろくなる病気です。骨は決してカルシウムだけの塊ではありません。
骨の中にはちゃんと細胞があるのです。骨を作る骨芽(こつが)細胞、骨を壊す破骨(はこつ)細胞です。破骨細胞は骨を壊すから悪い細胞のようですが、人体には必要不可欠な細胞です。骨芽細胞と破骨細胞はバランスをとって、骨を作ったり壊したりしています。
骨粗しょう症は、そのバランスがくずれ、骨の密度が低下したり骨の質が劣化する病気です。女性ホルモンとの関係が深く、50歳以上の女性に大変多く、日本人の1割がかかっているといわれています。
骨密度の検査は腰と大腿骨での測定をお勧めします
骨密度測定は大きく3つに分けられます。
- 1) 足ではかるQUS法
- 2) 手ではかるMD法
- 3) 腰と大腿骨ではかるDXA法
このうちもっともくわしく骨の様子がわかるのは3)のDXA法です。
骨粗しょう症のガイドラインでは、3)のDXA法での測定を推奨しています。
血液検査で骨粗しょう症がくわしくわかります
骨粗しょう症の検査は骨密度だけではありません。血液検査で骨粗しょう症が正確にわかります。
- 骨をこわす働きを調べる → TRACP-5b
- 骨を作る働きを調べる → P1NP
これらの血液検査をすると骨がどれだけ作られ、どれだけ壊されているか、その様子がわかります。
骨粗しょう症の治療
20年ほど前までは、骨粗しょう症の薬といえばカルシウム剤やビタミンD製剤くらいしかなく、それほど効き目はありませんでした。
ところが近年、骨粗しょう症のお薬は研究開発が進み、10年ほど前から多くの種類の薬が使用できるようになりました。
現在、骨粗しょう症にもっとも使われている薬は以下のようなものがあります。
- 1) ビスフォスフォネート(BP)
- 2) 選択的エストロゲン受容体モジュレーター(SERM)
- 3) 副甲状腺ホルモン(PTH)
- 4) 抗RANKL抗体
- 5) 抗スクレロスチン抗体
- 6) 活性型ビタミンD
この中で「骨を作る働きを高める」薬は3)です。
そのほかの薬は「骨を壊すのをとめる」働きがあります。
いずれの薬も骨密度を増加させることができます。
患者さんひとりひとりに合わせた、投薬・治療が必要です
定期的に検査をして、ときどき薬を変えていくことも重要です。
まんぜんと同じ薬を長期飲んでいると、骨代謝が悪くなりかえって骨折しやすくなることがあります。放置していれば骨折や、ねたきりの原因となるロコモ症候群になります。
まずは正確な骨密度を測り、血液検査で骨の様子を調べましょう。
予防のための生活習慣
大切なのは食事と運動です。
骨はカルシウムだけでできているのではありません。タンパク質やビタミンも重要です。食事は「カルシウム」にこだわらず、「まんべんなくバランスの良い食事をとること」が大切です。
骨はそっとして大事にしておくと弱くなり、どんどんつかうと強くなります。ウォーキングなど戸外でからだを動かすことが必要です。
